
Главное вовремя предупредить заболевание. Но если заболевание уже есть, важно не паниковать, а обращаться к специалистам
Плосковальгусная стопа представляет собой деформацию, которая включает в себя снижение продольного свода и отклонение заднего отдела стопы наружу. Плосковальгусные стопы встречается у 11,5%детей.
За время роста ребенка происходит формирование сводов стопы. У детей своды стопы формируются постепенно и к 3-4 годам становятся отчётливо выраженными. Поэтому до 3 лет уплощение стоп без вальгусной установки пяточной кости считается физиологическим состоянием.
При слабости соединительной ткани, низком мышечном тонусе, нарушении процесса роста уплощение стопы приобретает стойкий характер и требует ортопедической помощи.
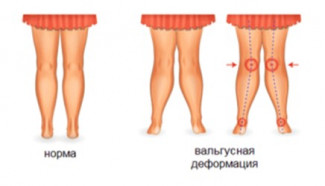
Девочки страдают таким отклонением чаще, чем мальчики. Это связано с другим анатомическим строением таза. Чем он шире, тем сильнее выражено искривление ног. В сочетании с Х-образной деформацией коленных суставов в области пятки стопы как будто «заваливаются» внутрь.
Если данное состояние не лечить, оно приведет к формированию плоскостопия и выраженному нарушению осанки. Возможны изменения в голеностопных, коленных и тазобедренных суставах, развитие артроза, остеохондроза, искривление позвоночника. Чем раньше начать лечение, тем проще и быстрее будет справиться с этой проблемой.
Пока ребенок маленький, находится в процессе роста и развития, скорректировать неправильное положение стопы намного легче, чем, например, в подростковом возрасте. В 16 – 17 лет возможности исправить вальгусную деформацию намного меньше.
Болезнь бывает врожденной и приобретенной.
В первой ситуации вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода, нарушения нервной системы. Патология начинается еще в период внутриутробного развития, новорожденный рождается уже с ней.
К таким нарушениям относятся:
— нарушения иннервации;
— неправильное положение бедренных костей и таза, дисплазия тазобедренного сустава;
— врожденный вывих бедра;
— нарушения в пояснично-крестцовом отделе позвоночного столба;
— церебральный паралич;
— расщепление позвоночника (неполное закрытие нервной трубки в спинном мозге);
— спаечные процессы в малом тазу;
— врожденная слабость мышечно-связочного аппарата.
Родителям часто кажется, что некоторые из врожденных отклонений, никак не связаны с патологией стопы. Однако все костно-мышечные структуры в организме взаимосвязаны, поэтому причины вальгуса могут оказаться довольно неожиданными.
Например, вызвать вальгус может такая родовая травма, как смещение оснований костей черепа, а именно изменение положения затылочной кости. Такая травма вызывает цепную реакцию.
Неправильно становятся позвонки шейного отдела, грудного, поясничного, разворачивается крестец, тазовые кости, бедра, голени. И так деформация доходит до стоп.
Приобретенную вальгусную постановку стоп у ребенка вызывают ошибки в развитии и функционировании опорно-двигательного аппарата, травмы, чрезмерная нагрузка на ослабленную мышечно-связочную систему. Ей способствует ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес.
Не стоит торопиться учить его ходить, равняться на других детей. Гораздо полезнее для опорно-двигательного аппарата стимулировать малыша активно ползать. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Некоторые детки делают свои первые шаги в 9 месяцев, а другие в 15 – 18 месяцев. И это все варианты нормы.
Помните, что разные ходунки, прыгунки, вожжи могут принести вред, а не пользу. Перед их использованием посоветуйтесь с педиатром.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Ухудшает ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Частая причина вальгусной деформации – перенесенный в младенчестве рахит. Как ни странно, но в легкой степени тяжести эта патология встречается почти у 30% детей до 3 лет. Причиной рахита является дефицит витамина D, который приводит к нарушению усвоения кальция, недостаточной минерализации и прочности костей.
Еще одна распространенная причина – неподходящая, тесная или, наоборот, слишком свободная обувь. Она приводит к неправильному распределению нагрузки на стопу во время ходьбы, формированию походки, вызывающей появление кривизны ног.
Выбирайте для ребенка качественную и хорошую обувь с эластичным жестким задником, небольшим каблуком, ортопедической стелькой, из натуральных материалов. Категорически не рекомендуется отдавать малышу обувь старших братьев, сестер, племянников и т. д.
Благоприятные условия для развития патологии создают:
— недоношенность;
— чрезмерная подвижность суставов;
— плоскостопие;
— дефицит кальция и витамина D;
— частые инфекционные болезни;
— ослабленный иммунитет;
— ожирение;
— нарушения в нервной системе;
— травмы голени и стопы (переломы, вывихи, растяжения);
— заболевания почек;
— генетическая предрасположенность, наличие вальгуса у родителей, бабушек, дедушек;
— эндокринные расстройства, приводящие к нарушению обмена кальция.
Как обнаружить?
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш учиться ходить, пытается делать первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах.
Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа.
Кроме этого, характерны такие симптомы:
— жалобы на усталость и боль в ножках;
— отсутствие интереса к ходьбе, ребенок выбирает перемещение в коляске или на руках у родителей;
— опора на внутреннюю часть стопы в положении стоя;
— Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
— стаптывание обуви с внутренней стороны.
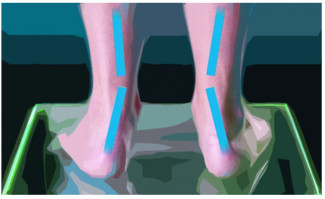
Как правило, вальгус легко заметить визуально по вывернутым наружу стопам. Основная нагрузка или вес тела при этом приходится на внутренний край стопы, изменяется походка. Ребенок может сильно шаркать ножками при ходьбе или беге.
Если деформация врожденная, то она заметна практически сразу. На первом осмотре в 1 месяц детский хирург или ортопед увидит это отклонение. При слабовыраженном врожденном отклонении патологию могут обнаружить и после первого года жизни, когда малыш начнет ходить.
При плосковальгусной деформации ребенок жалуется на тупую, ноющую, пульсирующая боль, судороги в стопе, усталость в ногах, боль в пояснице. Он будет избегать нагрузок, подвижных игр, комфортнее чувствовать себя в обуви большего размера.
Вальгус – это не только эстетическая, но и медицинская проблема. Ребенок быстро утомляется при передвижении, иногда даже испытывает боль во время ходьбы или после нее.
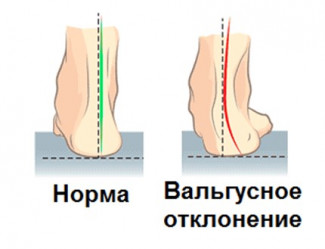
Степень тяжести плосковальгусных стоп определяют по углу отклонения пятки к оси голени. При плосковальгусной деформации учитывают еще угол продольного свода стопы.
По установке пятки к оси голени выделяют такие стадии:
— I стадия, отклонение небольшое 10 – 15°;
— II стадия, угол отклонения пятки 15 – 20°;
— III стадия, искривление 20 – 30°;
— IV стадия, тяжелая степень, отклонение от нормы 30° и более.
При первой и второй степени лечение имеет благоприятный прогноз, справиться с отклонением можно довольно быстро, преимущественно консервативными методами. При третьей и четвертой стадии потребуется более длительная и серьезная терапия.
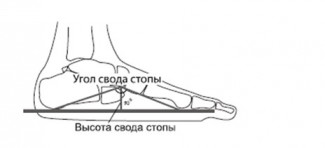
При плосковальгусной деформации дополнительно оценивают степень уплощения продольного свода по углу свода стопы. Выделяют несколько степеней тяжести патологии:
— I степень – угол продольного свода 130 – 140 °, угол вальгусного отклонения пяточной кости 5 – 10 °;
— II степень – угол продольного свода 141 –160 °, угол вальгусного отклонения пяточной кости 10 – 15 °;
— III степень – угол продольного свода 161 – 180 °, угол вальгусного отклонения пяточной кости более 15 °.
Чем опасна вальгусная деформация стоп для ребенка?
Проблема плосковальгусной деформации при отсутствии коррекции и лечения стопы может привести к разным проблемам со стороны всего опорно-двигательного аппарата. Если говорить об осложнениях касающихся стоп, то вальгус способствует развитию следующих отклонений:
— искривление пальцев ног;
— неврома;
— постоянные мозоли и натоптыши на подошвенной и боковой поверхности стопы;
— формирование пяточной шпоры;
— врастание ногтей;
— воспаление ахиллового сухожилия;
— отвисание стопы;
— развитие косолапости.
Далее возможны осложнения: дегенеративные и воспалительные процессы в области коленных, тазобедренных суставов, воспаление коленных менисков, синовиальных сумок, диспропорциональное развитие мышц нижних конечностей. Воспалительные процессы в суставах будут сопровождаться покраснением, отечностью, боль, усиливающимися при определенных движениях.
Также вальгус негативно сказывается на позвоночнике, вызывает искривление осанки, перекос, смещение межпозвоночных дисков.
При вальгусной деформации ребенка могут часто беспокоить болезненные ощущения в стопах, коленях, бедрах. Особенно выраженными они становятся после длительной двигательной активности или нагрузки. При тяжелой степени деформации боли могут доходить до спины
Как лечить?
При подозрении на вальгусную деформацию стоп у детей обратитесь к детскому ортопеду. Для подтверждения диагноза и объективной оценки ситуации могут понадобиться дополнительные обследования.
Применяют осмотр, опрос, функциональные пробы, рентген, плантографию (компьютерный анализ деформации), подометрию (оценка распределения нагрузки). Для исключения патологий со стороны нервной системы показана консультация невролога.
Лечение плосковальгусной стопы у ребенка трудное и длительное. Успех зависит от возраста, степени тяжести изменений, а также от настойчивости, терпения и поддержки родителей.
При первой и второй степени тяжести нарушения легко корректируются с помощью консервативного лечения. При третьей степени лечение будет длительным, но все еще есть шансы обойтись без оперативного вмешательства.
При самой тяжелой четвертой степени деформацию устраняют хирургическим путем.
Цель терапии – восстановление нормальной формы и функции ног, укрепление мышечного и связочного аппарата.
Для этого рекомендуется:
— носить специальную обувь, ортопедические стельки, вкладыши;
— лечебный массаж - пассивное воздействие на мышечный тонус c целью укрепить мышцы,
— нормализовать имеющиеся двигательные нарушения
— гимнастику, ЛФК;
— аквааэробика - активное воздействие на мышечный тонус путем выполнения специальных упражнений физиотерапию (электрофорез, магнитотерапия, электростимуляция мышц, УФО, БОС) - воздействие токами определенной частоты, переменным магнитным полем на проблемные зоны, в частности на стопы.
Комплексное, систематическое выполнение лечебных мероприятий делает лечение наиболее результативным.
Продолжительность курса лечения 10-12 сеансов, 3-4 раза в год.
Весь комплекс необходимых процедур можно получить в специализированных реабилитационных центрах города по направлению из поликлиники, районного центра и даже другого города.
Учитывая, что проблема деформаций стоп корригируется на амбулаторном этапе, то обратиться можно в ГБУ РД «Детский центр восстановительной медицины и реабилитации».
Статью подготовила врач ЛФК Мазанаева В.М.
- 1236 просмотров








